Physical and mental health
MOHSEN ALIREZAEE ✏ 📚A step towards the promotion of physical and mental health
- مطالب روانشناسی و روانپزشکی (۶۷)
- خبرهای حوزه بهداشت روان (۱۰)
- بهداشتی پزشکی (۲۱)
- اعتیاد (۱۴)
- سلامت اجتماعی (۲۳)
- ازدواج ، همسرداری و خانواده (۲۹)
- فرزندپروری (۳۶)
- بلوغ و نوجوانی (۱۱)
- مهارت های زندگی (۳۸)
- کودکان استثنایی (۴)
- بهداشت مادر و کودک (۱۴)
- بارداری و زایمان (۱۱)
-
بیماری زنان و زایمان (۲۵)
- تغذیه مادر و کودک (۸)
- مطالب زنان (۱۴)
- بیماری ها (۲۲)
- سلامت روان و سالمندی (۲)
- اصول مصاحبه (۱)
- مشاوره تحصیلی (۳)
- تیر ۱۳۹۸ (۵)
- ارديبهشت ۱۳۹۸ (۱)
- بهمن ۱۳۹۷ (۹)
- دی ۱۳۹۷ (۵)
- آبان ۱۳۹۷ (۱۵)
- مهر ۱۳۹۷ (۱)
- شهریور ۱۳۹۷ (۱)
- مرداد ۱۳۹۷ (۳)
- تیر ۱۳۹۷ (۴)
- خرداد ۱۳۹۷ (۴)
- ارديبهشت ۱۳۹۷ (۸)
- فروردين ۱۳۹۷ (۸)
- اسفند ۱۳۹۶ (۱۲)
- بهمن ۱۳۹۶ (۲۵)
- دی ۱۳۹۶ (۱)
- آذر ۱۳۹۶ (۲۱)
- آبان ۱۳۹۶ (۳۳)
- مهر ۱۳۹۶ (۳)
- شهریور ۱۳۹۶ (۸)
- مرداد ۱۳۹۶ (۱۷)
- تیر ۱۳۹۶ (۲۰)
- خرداد ۱۳۹۶ (۳۳)
- ارديبهشت ۱۳۹۶ (۶۸)
- فروردين ۱۳۹۶ (۴۵)
- ۹۸/۰۴/۳۰آموزش مهارت نه گفتن به ارتباط جنسی
- ۹۸/۰۲/۰۲سن بلوغ یک سال و نیم کاهش پیدا کرده
- ۹۶/۰۲/۲۱باکتریال واژینوزیس چیست
- ۹۶/۰۹/۳۰تعریف عزت نفس و اعتماد به نفس
- ۹۶/۰۵/۰۳ابسه ی مقعدی یا ابسه ی پری انال
- ۹۶/۰۴/۰۳روش استفاده از بی بی چک
- ۹۶/۰۲/۲۸نقش ترشحات رحمی در جنسیت جنین
- ۹۶/۰۸/۱۴خیالبافی در نوجوانان
- ۹۶/۰۱/۱۶تاثیرات بی خوابی بر مغز
- ۹۶/۰۶/۱۹ازدواج مجدد پس از طلاق
- ۹۶/۰۸/۱۴خیالبافی در نوجوانان
- ۹۶/۰۸/۲۰یبوست در کودکان
- ۹۶/۰۸/۲۰علت آمنوره ثانویه
- ۹۶/۰۸/۱۴پنج کلید موفقیت در روابط عاطفی
- ۹۶/۰۸/۰۷چگونه باانگیزه باشیم
- ۹۶/۰۷/۰۲اگر سالمند در منزل دارید بخوانید!
- ۹۶/۰۱/۱۶تاثیرات بی خوابی بر مغز
- ۹۶/۰۵/۰۱با وسواس گرفتن بچه چه کنیم
- ۹۶/۰۹/۳۰تعریف عزت نفس و اعتماد به نفس
- ۹۶/۰۹/۰۶بدن انسان چگونه با عشق روبرو میشود؟
- ۹۶/۰۳/۲۴باکتری واژنی
- ۹۶/۰۹/۳۰افزایش عزت نفس با چند روش
- ۱۳ تیر ۰۰، ۰۵:۳۱ - facial rejuvenationThat is a really good tip ...
- ۲۶ آبان ۹۷، ۱۴:۰۶ - حسینخوبه واقعا خوبه
- ۲۹ آبان ۹۶، ۱۳:۳۰ - banooye baharممنون امیدوارم با این روش افکار مزاحم رو کم رنگ یا از بین ببرم
- ۱ مرداد ۹۶، ۱۴:۱۹ - مهندس رضا عباسیسلام به مشکل خوبی اشاره کردین در ...
- ۱۸ فروردين ۹۶، ۱۱:۴۱ - آموزشی-تفریحیمرسی عالی بود
- ۱۷ فروردين ۹۶، ۲۲:۳۷ - محسن علیرضائی🔴 کارشناس سلامت روانخوب بود
کدام ترشحات غیر طبیعی هستند؟
ترشحات واژن از جمله مواردیست که تمام زنان باید اطلاعات بیشتری در مورد آن داشته باشند. مایعی که توسط غده های داخل واژن و دهانه رحم تولید می شود، باعث تمیز شدن واژن از باکتری و سلول های مرده شده و از عفونت واژن جلوگیری می کند. بسیاری از مواقع ترشحات واژن کاملا طبیعی هستند. میزان ترشحات، بو و رنگ آنها بستگی به زمان ترشح در طول یک دوره قاعدگی دارد. به عنوان مثال ترشحات واژن در هنگام تخمک گذاری، شیر دهی و تحریک جنسی بیشتر می شوند و بوی ترشحات در شرایطی مانند بارداری و عدم رعایت بهداشت فردی تغییر می کنند.
هیچ کدام از این تغییرات علامتی هشدار دهنده نیستند. با این حال اگر میزان ترشحات، رنگ و بوی آنها غیر طبیعی به نظر رسید، علل خصوص زمانی که با خارش واژن و سوزش واژن نیز همراه باشد، ممکن است به عفونت و یا یکی از مشکلات و بیماری های واژن مبتلا شده باشید. در چنین شرایطی به پزشک مراجعه کنید.
علل ترشحات غیر طبیعی واژن چه چیزهایی هستن؟
هر گونه تغییر در تعادل باکتریایی واژن می تواند بر روی بو، رنگ و بافت ترشحات تاثیر بگذارد. در ادامه به برخی از عواملی که می توانند این تعادل را به هم بزنند اشاره خواهیم کرد:
•استفاده از آنتی بیوتیک ها یا استروئید ها
•واژینوز باکتریال (عفونت باکتریایی شایع که در زنان باردار و زنانی که شرکای جنسی متعدد دارند بیشتر بروز می کند.)
•قرص های ضد بارداری
•سرطان دهانه رحم
•دیابت
•کلامیدیا یا سوزاک (بیماری های مقاربتی)
•دوش مهبل، صابون ها و لوسیون های معطر
•عفونت لگن بعد از عمل جراحی
•بیماری التهابی لگن
•تریکوموناسیس (یک نوع عفونت انگلی که به طور معمول به علت داشتن رابطه جنسی غیر ایمن بروز می کند.)
•آتروفی واژن (نازک و خشک شدن دیواره واژن در سنین یائسگی)
•عفونت واژن (سوزش در داخل و یا اطراف واژن)
•عفونت های قارچی
ترشحات غیر طبیعی واژن چگونه تشخیص داده می شود؟
پزشک در مورد سوابق پزشکی و علائم شما سوالاتی خواهد پرسید. برخی از این سوالات عبارتند از:
•زمان شروع ترشحات غیز طبیعی
•بوی ترشحات
•رنگ ترشحات
•سایر علائم مانند خارش، درد، سوزش و ورم
•تعداد شرکای جنسی
•استفاده یا عدم استفاده از دوش واژن
ممکن است پزشک برای شما آزمایش پاپ اسمیر تجویز کند.
درمان ترشحات غیر طبیعی واژن چگونه است؟
درمان بستگی به علت ترشحات دارد. لذا برای دریافت دارو و یا سایر روش های درمانی برای درمان ترشحات غیرطبیعی واژن حتما به پزشک مراجعه کنید.
در ادامه به چند نکته ساده برای پیشگیری از بروز عفونت های واژن خواهیم پرداخت:
•واژن خود را تمیز نگه دارید و به صورت منظم با صابون غیر معطر و ملایم و آب گرم بشویید.
•از صابون ها و سایر محصولات زنانه معطر و دوش واژن استفاده نکنید. از استفاده از اسپری های زنانه در ناحیه واژن نیز دوری کنید.
•پس از اجابت مزاج و یا ادرار کردن حتما خودتان را از جلو به عقب تمیز کنید. این کار احتمال ابتلا به عفونت های واژن را کمتر می کند.
•لباس های زیر پنبه ای بپوشید و از پوشیدن لباس های بیش از حد تنگ بپرهیزید.
@
درمان میگرن قاعدگی برای هر فرد منحصر به فرد است و با سایر انواع میگرن متفاوت است، ولی برای تمامی میگرنها درمان دارویی یکسانی وجود دارد.
درمان با داروهای مسکن بدون نسخه مانند استامینوفن، ناپروکسن، آسپرین مقطعی است و در صورت مصرف طولانی مدت تاثیر خود را از دست میدهند و عوارضی بر جای میگذارند.
تریپتانها (سوماتریپتان، زولری تریپتان، ناراتریپتان و...) به عنوان درمان کوتاه مدت مورد استفاده قرار میگیرند. دوره درمان با این گروه دارویی 5 روز است: 2 روز قبل از شروع قاعدگی به عنوان پیشگیری و 3 روز طی دوره خونریزی.
افراد دارای فشار خون بالا، بیماری قلبی، سکته مغزی و دیگر بیماریها نباید از این دارو استفاده کنند. تریپتان با برخی داروهای افسردگی تداخل دارد، در این زمینه با پزشکتان مشورت نمایید.
طی حملات میگرن سطح منیزیم مغز کاهش مییابد، بنابراین استفاده از مکملهای منیزیم تاثیرگذار است. مصرف بیش از حد آن عوارض جانبی زیادی دارد.
علت اصلی بروز میگرن قاعدگی، کاهش میزان استروژن است که به تازگی محققان از استروژن درمانی استفاده مینمایند.
برای بانوانی که حملات بیش از سه بار در ماه دارند، درمانهای طولانی مدت را تجویز میکنند.
درمانهای جایگزین: ماساژ درمانی، گیاه درمانی، طب سوزنی، بیوفیدبک (کنترل فکر و فرآیند ذهنی)
البته نمیتوان از همه حملههای میگرن پیشگیری کرد، ولی میتوان با شناسایی عواملی که موجب تحریک و ایجاد حملههای بیماری میشوند از شمار و شدت آنها کاست.
مراقبت از زنانی که دچار دیابت نوع یک و دو هستند، پیش از بارداری آغاز میشود.
کنترل شدید قند در مراحل ابتدایی بارداری میتواند از شیوع نقایص ساختمانی جنین بکاهد.
پیش از بارداری، علاوه بر شرححال و معاینه بالینی، باید اقدامات زیر انجام شود:
آزمایش خون تعیین مقدار قند خون فعلی و قبلی زن
اندازهگیری سطح پایه کلیرانس کراتینین و دفع پروتئین ادراری
نوار قلب
مشاوره چشم
شروع برخی مکملها مانند اسید فولیک
تشخیص و درمان عفونتهای زنان و ادراری فرد
رساندن سطح گلوکز خون به حد مناسب(به کمک متخصص داخلی یا غدد)

چنانچه خانم بارداری با فرد مبتلا به آبله مرغان برخورد داشت چه باید کرد؟
حالت اول :خانم باردار میگه قبلا آبله مرغان گرفته...
در اینصورت فقط به ایشون اطمینان میدهیم که مشکلی وجود ندارد و اتفاقی مرتبط با این مساله تهدیدش نمیکنه و به سلامت...
(سابقه ابتلای قبلی دارد » بی خطر)
حالت دوم: خانم باردار با بثورات آبله مرغان مراجعه میکنه...
مادر باید تحت مشاوره با متخصص عفونی قرار گرفته و 24 الی 72 ساعت آسیکلوویر مصرف کند...و باقی ماجرا بستگی به سن حاملگی فرد دارد
الف- اگر ابتلا قبل از هفته20 بارداری رخ داده باید علاوه بر دریافت آسیکلوویر, آمنیوسنتز و PCR انجام بشه.(طبق الگوریتم)
ب- اگر ابتلا در هفته 20 بارداری یا بعد از آن اتفاق بیافته ، بعد از دریافت آسیکلوویر اقدام دیگه ایی نیاز نیست و مراقبت های روتین بارداری صورت میگیره.
ج- در صورتیکه بروز علایم 5 روز قبل از زایمان یا 2 روز بعد از آن اتفاق بیافته نوزاد باید ایمونوگلوبولین وریدی(IVIG/VRZIG) را تحت نظر متخصص اطفال دریافت کنه...اگر هم نوزاد پرترم باشه یک هفته بعد از تولد باید تزریقش انجام بشه.
حالت سوم:مادر با فردی مبتلا مواجهه داشته ولی نمیدونه که خودش سابقه ابتلا داره یا نه...
در این مواقع باید در طی 5الی7 روز بعد از مواجهه آزمایش سرولوژی IgG انجام بشه که اگر مثبت باشه خوبه و خطری نداره.(باقی شرایط در الگوریتم)

درمان نشدن باکتری واژنی چه مشکلاتی را می تواند بههمراه داشته باشد؟
باکتری واژنی درمان نشده میتواند شانس ابتلا به بیماری های مقاربتی (STD) از جمله HIV، هرپس تناسلی، کلامیدیا،سوزاک و بیماری التهابی لگن را افزایش دهد.
احتمال اینکه زنانی که به طور همزمان به HIV و BV مبتلا هستند، ویروس HIV را به شریک جنسی مرد خود منتقل کنند بیشتر است.
در دوران بارداری اختلال ایجاد کند . BV میتواند باعث تولد زودرس یا تولد نوزاد با وزن پایین(زیر ۲.۵ کیلوگرم) شود.
همه ی زنان بارداری که علایم BV را دارند باید آزمایش شوند و در صورت ابتلا درمان
شوند.
اگر به BV مبتلا شده ام باید چی کار کنم؟
درمان BV بسیار ساده است.
اگر فکر میکنید به BV مبتلا هستید
به پزشک مراجعه کنید. پزشک آنتی بیوتیکهای مناسب را تجویز خواهد کرد.
دوره درمان را طبق تجویز پزشک تا انتها طی کنید، حتی اگر علایم برطرف شدند، لازم است دوره درمان را کامل کرده و تمام داروی تجویز شده را مصرف کنید.
درصورتی که شریک جنسی شما زن است، او را مطلع کنید تا به پزشک مراجعه کند.
تا پایان دوره درمان از رابطه جنسی خودداری کنید.
درصورتی که تا چند روز پس از پایان دوره درمان هنوز علایم برطرف نشده، به پزشک خود مراجعه کنید.

20 الی۳۰ درصد خانم ها در طی دوران قاعدگی از عوارض سندرم پیش از قاعدگی یا PMS رنج می برند.
این سندرم، مجموعه ای از مشکلات فیزیکی درونی است که ۷-۲ روزقبل از قاعدگی شروع شده و با آغا ز پریود، تمام می شود و البته در این مدت ناراحتی فرد و اطرافیا نش را به دنبال دارد.
توجه کامل به رژیم غذایی و انجام تمرینات ورزشی مناسب می تواند به طور مشخصی باعث کاهش مشکلات مربوط به PMS شود.
در چند روز قبل از قاعدگی، خانم ها دچار ناراحتی های جسمی و روانی می شوند. احساس افسردگی شدید، حساسیت و زود رنج بودن از جمله ی این مسائل است.
دلایل بروز این سندرم
نظرات مختلفی در مورد این بیماری ارائه شده است که عمده ترین آنها عبارتند از:
– تغییرات هورمونی بدن که از شایع ترین علائم در زنان می باشد.
– تغییرات شیمیایی در مغز که از آن جمله می توان به نوسانات سرتونین مغز اشاره کرد، در تغییر احسا سات انسان و مخصوصاً افسردگی تأثیر بسیار زیادی دارد.
– کمبود ویتامین
– مصرف نمک و کافئین نیز باعث تشدید علائم بیماری می گردد.
به گفته پزشکان متخصص رعایت بهداشت فردی و مراجعه منظم به پزشک متخصص زنان از بروز بیشتر این بیماریها پیشگیری می کند. …
۱- تومورهای_بدخیم
علایم بالینی : خونریزی و ترشح غیر عادی به خصوص بعد از یائسگی یا خونریزی زیاد هنگام هنگام عادت ماهانه
اشکال یا درد در هنگام ادرار کردن
مقاربت دردناک
درد در ناحیه لگن
۲-رحم_واژگون
علایم بالینی: رحم واژگون معمولا نشانه ای ندارد. بندرت ممکن است دردهایی در کمر و احساس سنگینی در بخش تحتانی لگن خاصره حس شود.و اغلب نیازی به درمان نیست
. ۳-آندومتریت
اندومتریت عفونت مخاط رحم است و علایم بالینی آن خونریزیهای نامرتب، ترشحهای مهبلی، درد و حساسیت در زیر شکم، احساس ضعف، تب، اختلال در ادرار است
-پولیپ_مخاط رحم
نشانه های پولیپ مخاط رحم درد از نوع گرفتگی عضلانی هنگام عادت ماهانه، خونریزی مختصر در فاصله قاعدگیها، خونریزی فراوان هنگام قاعدگی و ترشحات مهبلی است
۵-سرطان_رحم
یکی از سرطانهای شایع مجرای تناسلی زن سرطان رحم است، اما با این حال میزان شیوع آن پنج بار کمتر از سرطان دهانه رحم است.وخیلی دیرتر از سرطان دهانه رحم و اغلب در زنانی که بیش از ۵۰ سال دارند
. علایم بالینی:
افزایش حجم رحم
خونریزی نامرتب مهبل زنانی که قاعدگیشان مرتب است.
خونریزی پس از یائسگی
. ۶-چسبندگی_رحم
علائم بالینی
ناباروری، نامنظمی سیکل ماهیانه مانند کاهش خونریزیها یا قطع ناگهانی سیکلهای قاعدگی، درد دورهای در ناحیه لگن و سقطهای مکرر جنین اشاره کرد.۴۳ درصد از زنان مبتلا به چسبندگیهای رحمی از ناباروری رنج میبرند. بیماری های رحم در زنان بیماری های رحم در زنان
۷-افتادگی_رحم
بارداری ، افزایش فشار به پایین شکم، یبوست مزمن، چاقی مفرط حتی سرفه های مزمن و طولانی یا وجودنداشتن هورمون استروژن مخصوصا در دوران یائسگی باعث بروز این بیماری می شود
علائم بالینی:
درد و فشار زیر شکم ،بی اختیاری ادرار،احساس فوریت در ادرار،تکرر ادرار،در موارد شدید با احتباس ادراری و درد ناشی از آن و آنوری(عدم تشکیل ادرار)،یبوست،اسهال،بی اختیاری مدفوع،کمر درد،پهلو درد،درد لگن،ناراحتی کلی لگن،دیس پارونی(درد موقع نزدیکی)،افزایش حجم خونریزی قاعدگی،خونریزی زیاد قاعدگی+لکه بینی
۸-چسبندگی_لولههای_رحمی
کسانی که از IUD استفاده میکننداحتمال التهابهای لگنی و لولههای رحمی بیشتر است.چسبندگیها بیشتر دردهای مبهم شکمی خواهد داشت و اگر بیماری دچار اندومتریوز باشد، دردها کاملا مشخص خواهد بود
. علائم بالینی:
چسبندگی لوله های رحمی علامت خاصی ندارد و بیماران اغلب به صورت ثانویه به پزشک مراجعه میکنند؛ ثانویه با دردهای شدید یا ثانویه با نازایی و… که در این مواقع، پزشک باید شرح حالی از بیمار بگیرد و مشکل را تشخیص دهد.اما در بیمارانی که خونریزی قاعدگی کم یا قطع شود یا قاعدگی دردناک، نازایی و سقط مکرر شایع تر است
۹-پولیپ های رحم
علائم بالینی
ترشحات ابکی و خون الود از مهبل(واژن)
خونریزی بعد از مقاربت جنسی
خونریزی در فواصل بین عادات ماهانه
خونریزی بعد از یائسگی
خونریزی از مهبل در ایامی غیر از دوران قاعدگی
۱۰-فیبروم رحم
علائم بالینی:
خونریزی شدید و غیرعادی قاعدگی از شایع ترین علامت وجود فیبروئید رحمی است. اگر فیبروم ها در نزدیکی لایه های داخلی رحم باشند و یا در خونرسانی به لایه های داخلی رحم اختلال ایجاد کنند، می توانند باعث قاعدگی سنگین و دردناک شوند.در این شرایط معمولا قاعدگی طولانی مدت و لکه بینی بین دوره های قاعدگی وجود خواهد داشت. خانم های دچار قاعدگی سخت و طولانی مدت، معمولا به کم خونی فقر آهن مبتلا می شوند.
همچنین فیبروئید ها بسته به اندازه و محل شان در رحم می توانند منجر به علائم زیر شوند:
درد و فشار در ناحیه لگن
تکرر ادرار
عدم توانایی در تخلیه کامل مثانه
عفونت مجاری ادراری که معمولا از عدم تخلیه کامل مثانه ناشی می شود
. یبوست
درد پاها و کمر

در ایجاد بیماریهای مادرزادی قلب عوامل متعددی دخالت دارد که شامل: ۱- عوامل مادری، ۲- عوامل جنینی و ۳- عوامل فامیلی و ارثی و اختلالات کروموزومی است.
۱- عوامل مادری: این عوامل شامل دیابت مادری (اولیه و ثانویه)، فشار خون بالا و اختلالات تیروئیدی مادر، صرع و مصرف داروهای ضد صرع، فنیل کتونوری، مصرف داروهای تراتوژن (مانند تالیدومید، پیریمیدون، کاربامازپین، فنیتوئین، دیازپام، لیتیوم، هیدانتوئین، اسید والپروئیک، کوکائین، کومادین، سیکلوفسفامید و …)، عفونتهای مادری (مانند سرخجه، CMV، کوکساکی، آنفلوانزا، سرخک، اوریون)، اولیگوهیدروآمنیوس، پولیهیدروآمنیوس، بیماریهای روماتوئیدی و لوپوس (SLE)، اشعهی X، سیگار و مصرف الکل است.
۲- عوامل جنینی: مشکلات جنینی که میتواند همراه با بیماریهای مادرزادی قلب باشد، شامل موارد زیر است:
الف. کوچک بودن جنین بهنسبت سن حاملگی، هیدروپس فتالیس، ناهنجاریهای خارج قلبی (آترزی مری، آترزی دوازدهه، فیستول مری به نای، امفالوسل، فتق دیافراگماتیک، مشکلات کلیوی جنین، هیدروسفالی)
ب. ناهنجاریهای کروموزومی (تریزومی ۲۱، ۱۸، ۱۳ و سندرم ترنر)
پ. نامنظمیهای قلبی (نامنظمی قلب ناپایدار و پایدار، تاکیکاردی فوق بطنی پایدار، برادیکاردی پایدار).
۳- عوامل فامیلی و ارثی: این عوامل شامل وجود بیماریهای مادرزادی قلب در خانواده، والدین و اقوام والدین، کاردیومیوپاتی فامیلی، سندرم مارفان، سندرم دیجرج (Di-george)، سندرم اولت اورام (Holt-Oram)، سندرم نونان (Noonan) و وجود قلب چپ کوچک است.
همانطور که میدانیم قسمتهای مختلف قلب و سایر اعضای بدن جنین بین هفتهی دوم و دهم حاملگی تشکیل میشود. اثرات مضر عوامل فوقالذکر در این دوره میتواند سبب ایجاد اختلالات آناتومی در قلب و اعضای دیگر بدن شود و پس از این دوره این عوامل میتواند روی عملکرد و ضربان قلب جنین تاثیر بگذارد.
تشخیص
تشخیص بیماریهای مادرزادی و آریتمیهای قلب جنین از طریق اکوکاردیوگرافی قلب جنین امکانپذیر است و بهترین زمان انجام این کار از هفتهی ۱۸ حاملگی به بعد است. کاربرد عملی اکوی قلب جنین در موارد زیر است:
۱- تشخیص بیماریهای مادرزادی قلب
۲- تشخیص آریتمیهای ضربانات قلب جنین
۳- تشخیص نوع آریتمی ضربانات قلب جنین و درمان آن
۴- تشخیص نارسایی قلب جنین و هیدروپس فتالیس
۵- درمان نارسایی قلب جنین
۶- فراهم کردن تمهیدات لازم برای زایمان نوزادانی که مبتلا به بیماری کمپلکس مادرزادی قلب هستند
۷- توصیه به سقط جنین در مواردی که مشکلات متعدد و کمپلکس لاعلاج قلب جنین وجود دارد که ممکن است باعث مرگ جنین در حین حاملگی و یا بعد از زایمان شود.
اندازه طبیعی رحم چقدر است؟
اندازه رحم در افراد مختلف و با توجه به سن میتوانند اندکی متفاوت باشد . اما در حالت کلی ابعاد رحم قبل از سن بلوغ حدود 35mm * 10 mm است .
پس از بلوغ و با وقوع تغییرات هورمونی ابعاد رحم تغییر کرده و به اندازه 76mm * 45mm * 30mm میرسد .
بزرگی_رحم چیست؟
از آغاز تا پایان بارداری رحم زن به طرز غیرقابل باوری بزرگ می شود . اما بارداری تنها علت بزرگ شدن رحم در زنان نیست . بزرگی رحم اختلال شایعی است که تنها در برخی موارد نیاز به درمان دارد.
علائم بزرگی رحم
وجود رحم بزرگ در زنان همواره علامت دار نیست و در بسیاری از موارد فرد متوجه آن نمیشود. ممکن است طی معاینه و یا انجام سونوگرافی این عارضه تشخیص داده شود. عوامل ایجاد کننده بزرگی رحم عموما خوش خیم بوده و تا زمانی که در فرد عارضه و مشکلی به وجود نیامده ، نیازمند درمان نمی باشد.
چنانچه علائمی چون ، خونریزی های نامنظم ، درد شدید در زمان قاعدگی ، درد و خونریزی در زمان نزدیکی ، احساس فشار و ناراحتی در ناحیه زیر شکم در خود مشاهده کردید، توصیه می شود به پزشک یا ماما مراجعه کنید.

حاملگی طول کشیده یا حاملگی پست ترم طول دوران حاملگی از ۴۲ هفته یا ۲۴۹روز از اولین روز از آخرین قاعدگی بیشتر می شود.
در حاملگی طول کشیده,کم بودن مایع آمنیون یافته ای شایع است کاهش حجم مایع آمنیوم جنین را در معرض خطر اختلالات مربوط به بند ناف قرارمی دهد.
علل
تخمین اشتباه سن بارداری شایع ترین علت حاملگی طول کشیده است.
علل هورمونی (مانند کمبود سولفاتاز جفتی نوعی اختلال وابسته به کروموزوم x,که جنین های پسر را گرفتار می کند در چنین حالتی جفت نمی تواند استروژن بسازداز این رو حاملگی طول می کشید)
سابقه حاملگی طول کشیده
سن پایین مادر
اولین زایمان
مولتی پاریته
عوارض جانبی
بزرگ شدن بیش از حد جنین که با دیستو شی زایمان همراه است.
خطر بلع مدفوع توسط جنین
آسیب دیدگی جنین
کاهش مایع آمنیون
اختلالات ضربان قلب جنین حین زایمان
مرگ جنین
چروک پوست جنین (به این حالت پیری جنین می گویند.)
نامنظمی قاعدگی بصورت قطع قاعدگی
طولانی شدن قاعدگی
قاعدگی شدید و...
نازایی ( البته با درمان بهبود می یابد)
چاقی
افزایش هورمون های مردانه
جوش و آکنه
افزایش موهای صورت و ضخیم شدن موها
کاهش موهای پیشانی
چرب شدن پوست بدن
اکانتوزیس نیگریکانس است یکی از علامتهایی که در سندرم پلی کیستیک تخمدان (تنبلی تخمدان) در افراد چاق مشاهده میگردد که بیشتر در قسمتهای گردن - زیر بغل - زیر پستان - کشاله ران است
در سونوگرافی کیست های متعدد یافت (میشود البته گاهی با وجود این که بیماری وجود دارد اما سونوگرافی منفی میشود پس فقط به جواب منفی سونوگرافی نمیتوان اکتفا کرد) ولی سونوگرافی بهترین راه پیگیری بیماری هست و از طرفی وقتی سونوگرافی از راه واژینال باشه جواب دقیقتری از بررسی تخمدان را داریم اما در دختران باکره نمیتوان از این راه استفاده کرد و از طرفی چربی زیاد شکم در برخی بیمارها و بعضی دلایل دیگر میتواند در جواب سونوگرافی اختلال ایجاد کند
ممکن است قند خون بالا باشد
در برسی آزمایشگاهی LH بالا است و FSH پایین است
میزان هورمون استروژن بالا است
در کم کاری تیروئید تنبلی تخمدان یا (PCO) دیده میشود
برخی داروها میتوانند در ایجاد بیماری موثر باشند
جایگزین شدن تمام و یا قسمتی از جفت، در سگمان تحتانی رحم.
ریسک فاکتورها:
زایمانهای متعدد
سن بالا
زایمان دوقلو
آسیب رحم
شرح حال:
سه تظاهر اصلی و شایع عبارتند از:
خون ریزی قبل از زایمان:
در اغلب موارد، خون ریزی به صورت خون ریزی راجعهء بدون درد است، که در سه ماههء سوم بارداری آغاز می شود ( در هفتهء 36 بارداری، در 60 درصد از موارد، در هفتههای 32 تا 36 بارداری، در 30 درصد از موارد و در کمتر از 32 هفته، در 10 درصد از موارد دیده می شود) و در هر بار خون ریزی، شدت آن بیشتر خواهد شد.
مال پرزانتاسیون جنین:
جفت سرراهی، از چرخش جنین و آنگاژمان سر جلوگیری خواهد کرد.
در حین سونوگرافی به طور تصادفی تشخیص داده می شود.
معاینه بالینی:
خون ریزی پیش از زایمان: معاینه عمومی: شوک، معاینه شکم: رحم نرم و غیر تندر. در موارد شک به جفت سرراهی، توشه واژینال هرگز نباید انجام شود.
ارزیابیها:
خون ریزی قبل از زایمان:
آزمایشات خونیFBC،U&A، آزمایشات انعقادی، تعیین گروه خونی.
سایر روشهای تشخیصی: سونوگرافی، CTG (ارزیابی سلامت جنین). مال پرزانتاسیون،
سونوگرافی روتین:
در صورت تشخیص جفت سرراهی تحتانی، در مراحل اولیه بارداری، سونوگرافی را باید در هفتههای 32 و 36 بارداری دوباره تکرار کرد، زیرا جفت ممکن است در نتیجهء تشکیل سگمان تحتانی رحم، به سمت بالا جابهجا شود. تنها در حدود 10 درصد از موارد، جفت سرراهی تشخیص داده شده در اوایل بارداری، در زمان ترم نیز باقی خواهند ماند.
درمان:
خونریزی قبل از زایمان: خون ریزی شدید: عملیات احیاء باید انجام شده و رزیدنت ارشد باید به سرعت و از طریق سزارین، زایمان را ختم کند.
در موارد با شدت کمتر:
بستری در بیمارستان و ارزیابی سلامت مادر و جنین و شدت جفت سرراهی.
در زنان Rh منفی، باید Anti D تجویز شود.
کورتیکواستروئیدها تا پایان هفته34 بارداری (برای بلوغ ریههای جنین)، تجویز می شوند.
در صورت امکان، می توان تا پایان هفته 39 بارداری، جهت ختم بارداری به روش سزارین صبر کرد.
زایمان واژینال را تنها در صورتی می توان انجام داد، که سر جنین پایین تر از لبه جفت بوده و درجه جفت سرراهی، پایین و شدت آن کم باشد.
عدم وجود خون ریزی قبل از زایمان: در صورت شدید بودن جفت سرراهی، بستری در بیمارستان را در هفته 32 بارداری به طور روتین انجام دهید. درمان، به صورت ذکر شده انجام می شود.
عوارض:
خون ریزی قبل از زایمان، افزایش شانس خون ریزی در طی زایمان سزارین و خون ریزی پس از زایمان (عروق خونی در سگمان تحتانی رحم، به خوبی انقباض نمی یابند).
خانم هاے باردار درصورت ابتلا به کم خونے، بخصوص کم خونے خفیف فاقد علائم بالینے میباشند.
اما ممکن است در بعضے از خانم هاے باردار
بی حالے
خستگے
ضعف
سرگیجه
رنگ پریدگے در پلک پایین و لب ها مشاهده گردد.
براے تشخیص کم خونے در اوایل باردارے آزمایشهاے خون ازجمله اندازه گیرے
هماتوکریت
هموگلوبین
صورت میگیرد.
کیست های بارتولن بسیار کوچک هستند و ممکن است اندازه ی یک نخود باشند .
این کیست ها که در ابتدای واژن بصورت ۲ طرفه چپ و راست قرار می گیرند و در برخی موارد نیز در پایین واژن دیده می شوند .
غدد بارتلون در مکان ساعت ۷ و ۵ واژن قرار می گیرند ، این به این معناست که اگر دهانه ی واژن را مانند یک ساعت فرض کنید خواهید دید که در قسمت ساعت ۷ و ساعت ۵ غدد بارتلون ایجاد شده اند .
این غدد در زمان رابطه ی جنسی مایعی لزج و بسیار نرم را تولید می کنند ، این ترشح باعث می شود تا واژن مرطوب شود و در حین نزدیکی مشکل خشکی واژن دیده نشود.
غدد بارتلون بسیار حساس هستند و ممکن است که در اثر برخی موارد دچار بیماری شوند ،مراجعه به متخصص زنان و زایمان برای درمان توصیه می شود
چه اتفاقی می افتدکه تخمدانها تنبل میشوند
این مشکل درواقع یک مشکل هورمونی است درواقع یکسری واکنش هاباعث میشودهورمونهای تخمدان بالابرود.شماباید هرماه 5-4فولیکول درداخل تخمدان هایتان رشددهیدویکی ازآنهاانتخاب میشودتابه باروری برسد.دراین زمان هورمون استرادیول واستروژن که مخصوص بانوان است بایدبه حدمناسبی برسدتابتوانندسبب تخمک گذاری شود.ولی به هر دلیلی این میزان هورمون به حدنصاب نمیرسدودرنتیجه تخمک گذاری انجام نمیشود.وفقط فولیکول انتخاب شده رشد میکندوهمراه مایعات داخل تخمدان به کیست تبدیل میشود.افرادمبتلابه این عارضه(تنبلی تخمدان یاسندرم تخمدان پلی کیستیتک )درطولانی مدت درخطرمبتلابه سرطان رحم قرارمی کیرندپس حتماٌبایدزیرنظرمتخصص باشید.زیرابه مرورزمان عدم درمان سبب افت قدرت باروری میشود.اگرفردی نخواهدباردارشودهورمون درمانی میتواندبسیار کمک کند،
لاپاروسکوپی عملی است که برای دیدن اعضای داخل شکم بکار میرود. وسیله نازکی بنام لاپاروسکوپ از طریق ایجاد برش کوچکی در زیر ناف وارد بدن شده و امکان انجام معاینه و در صورت لزوم عمل را بدون نیاز به ایجاد برش بزرگ فراهم می آورد.
لاپاروسکوپی:
لاپاروسکوپی عملی است که برای دیدن اعضای داخل شکم بکار میرود. وسیله نازکی بنام لاپاروسکوپ از طریق ایجاد برش کوچکی در زیر ناف وارد بدن شده و امکان انجام معاینه و در صورت لزوم عمل را بدون نیاز به ایجاد برش بزرگ فراهم می آورد.
چه موقع از لاپاروسکوپی استفاده میشود
در موارد زیر ممکن است پزشک لاپاروسکوپی رابه بیمار پیشنهاد کند :
- درد شکم
- مشکل در باردار شدن
- وجود مایع غیر طبیعی در شکم
- بارداری خارج رحمی
- کیست تخمدان
- چسبندگی
-هیسترکتومی
لاپاروسکوپی چگونه به بیمار کمک می کند
مشاهده اعضاء و بافتهای داخلی با این عمل به پزشک در تشخیص مشکل و تصمیم گیری در مورد تجویز دارو یا جراحی کمک میکند.
قبل از لاپاروسکوپی چه کارهایی باید انجام شود
انجام برخی آزمایشات خون معمولا یک هفته مانده به تاریخ عمل
گرفتن وقت از بیمارستان
حمام کردن در شب قبل از عمل
پرهیز از خوردن و آشامیدن (حتی آب) از نیمه شب قبل از عمل
البته ممکن است پزشک موارد دیگری را نیز دستور دهد.
درحین عمل چه رخ می دهد
در ابتدا دارویی بنام بیهوش کننده عمومی به بیمار داده می شود تا در موقع عمل بی هوش بماند (که در این صورت برای کمک به تنفس از لوله یا ماسک تنفس استفاده میشود). البته گاهی بیهوشی (بی حسی) به صورت موضعی انجام می شود که بستگی به وضعیت بیمار و نوع عمل دارد.
سپس دکتر برش کوچکی در زیر ناف بیمار ایجاد می کند تا بتواند از آن طریق لاپاروسکوپ را به داخل شکم بفرستد. معمولا یک یا دو برش دیگر نیز برای تکمیل عمل ایجاد می شود. ممکن است از گاز برای اتساع شکم استفاده شود (این کار مشاهده اعضاء را راحت تر می کند).
سپس دکتر برای مشاهده اعضایی نظیر رحم، تخمدان، لوله های فالوپ وگاهی آپاندیس لاپاروسکوپ را هدایت می کند ( دیگر اعضای داخلی مانند کیسه صفرا، روده، و کبد را نیز می توان با این راه آزمایش کرد). در صورت برخورد به یافته غیر طبیعی ممکن است تکه کوچکی از بافت را نیز برای انجام آزمایشات بیشتر نمونه برداری کند.
همچنین بسته به علت انجام عمل و مشکلی که باید رفع شود، ممکن است تخمدان، لوله فالوپ، بارداری خارج رحمی ، یا آپاندیس توسط لیزر درمان یا از طریق لاپاروسکوپ بیرون آورده شوند. در پایان عمل، دکتر وسایل و گاز را جمع کرده و محل عمل را بخیه می زند.

فیبرومها براساس محل در داخل رحم نامگذاری میشود:
۱- ساب موکوزال ( submucosal) : در زیر مخاط آندومتر قرار دارد
و به داخل حفرهی رحم برجسته میشود.
۲- اینترامورال ( Intaramural ): کاملاً درون میومتر
۳- ساب سروزال ( sabserosal ):در سمت خارجی رحم
زیر پوشش سروز به طرف داخل حفرهی شکم رشد میکنند.
فیبرومهای ساب موکوزال وساب سروزال
ممکن است پایه دار (pedunculated) باشند .
همهی زنان درمعرض ابتلا به فیبروم هستند، این تودهها شایعترین تومورهای دستگاه ژنیتال زنان بوده و در ۲۵-۲۰ درصد زنان در سنین بارداری مشاهده میشوند. در حال حاضر فیبرومها شایعترین علت هیسترکتومی در زنان در بسیاری از کشورها به شمارمیروند.
عامل ایجاد رشد فیبروم هنوز مشخص نیست. رشد لیومیومها بعد از منارک ( اولین قاعدگی ) شروع شده و بعد از منوپوز ( یائسگی ) کاهش مییابد. عامل اولیهی ایجاد فیبروم ناشناخته است. سرعت رشد فیبروم نیز به استروژن و پروژسترون و دیگر هورمونها وابسته است. این سرعت رشد فیبروم در میان زنان به شدت متغیر است و علت دقیق این تنوع نامشخص است.
شایعترین علائم :
خونریزی شدید عادت ماهانه
خونریزهای غیرطبیعی بین دو سیکل
درد لگن و احساس فشار
بزرگ شدن شکم
مشکلات ادرای مانند تکرر ادرار،عدم تخلیه کامل مثانه
درد به هنگام نزدیکی جنسی
مشکلاتی مانند نازایی نازایی ، سقط ، زایمان زودرس
درمان فیبروم رحمی
۱- درمان دارویی
معمولاً اولین روش درمانی است که هنگام شروع یا تشدید علائم انجام میشود ممکن است شامل درمان با داروی ضد التهاب غیر استروئیدی (NSAID) ، قرصهای ضد بارداری یا پروژسترون باشد. درمان دیگر استفاده از اگونیست هورمون آزاد کننده گنادوتروپین (GNRH) است. متأسفانه فیبرومها معمولاً بعد از اتمام درمان اگونیستهای GNRH دوباره رشد میکنند.
داروها ممکن است باعث فروکش کردن علائم فیبروم رحمی شوند و حتی از رشد آن جلوگیری کنند یا آن را کند سازند. اما هنگامی که بیمار داروها را کنار میگذارد، فیبرومها اغلب بار دیگر رشد میکنند.
۲- هیستروسکوپی:
روشی است که در آن با استفاده از هیستروسکوپ ( یک لوله باریک مجهز به دوربین و چراغ ) که از طریق واژن وارد و از دهانه رحم وارد رحم می شود و با مشاهدهی داخل حفرهی رحم انجام میگیرد. فیبرومهای ساب موکوزال باهیستروسکوپ قابل برداشتن هستند.
از هیستروسکوپ میتوان برای برداشتن پولیپهای داخل رحم و به طور رایجتر در کورتاژهای تشخیصی و درمانی استفاده کرد.
۳- جراحی :
جراحی معمولاً به دو صورت انجام میگیرد:
میومکتومی : برداشت بافت فیبری و گذاشتن بخشهای سالم رحم
میومکتومی به طور شایع در خانمهایی که جوانترند و تمایل به حفظ رحم و بارداریهای بعدی دارند،انجام میشود این روش در ۸۰ درصد از موارد در کنترل علائم موفق است با این حال احتمال عود فیبروم بین۳۰-۱۰درصد موارد ۵-۳ سال بعد از درمان وجود دارد.
هیسترکتومی : برداشت رحم که تنها راه اطمینان بخش برای درمان فیبروم رحمی است
هیسترکتومی ضرورتاً برای تمام بیمارانی که علائم اصلی آنها خونریزی است مؤثر و درمان قطعی است و درمان استاندارد در بیمارانی است که درمان هورمونی آنها با شکست مواجه شده و یا زنانی که مایل به حفظ رحم و بچهدار شدن نیستند.
جراحی خود به دو روش است :
1-لاپاراتومی:
در اعمال جراحی باز، برشی به صورت عرض یا طولی روی شکم داده شده و عضلات در طول مسیر بریده شده و دست جراح وارد حفره شکم می شود.
معایب :
اسکار وسیع لگنی
آنمی
عفونت
درد
چسبندگی
دورهی نقاهت طولانی
اختلالات باروری در آینده به علت چسبندگی
2- لاپاراسکوپی :
در این روش با ایجاد چهار برش کوچک بر روی شکم و زیر ناف (برش های ۱ – ۵/۰ سانتی متری ) با دوربین ها و وسایل تخصصی و پیشرفته جراحی انجام می شود. به علت وجود دوربین با بزرگ نمایی ۲۰-۱۵ عمل جراحی با دقت بیشتری انجام می شود.
مزایا :
دوران نقاهت بسیار کوتاه و
بازگشت به کار وزندگی روزه در حداقل زمان ممکن
درد بسیار اندک پس از عمل جراحی
نداشتن برش روی شکم زیبا بودن ظاهر شکم
دید بهتر جراح و امکان انجام جراحی دقیق تر
عدم ایجاد چسبندگی
عدم ایجاد فتق
عدم ایجاد عفونت
با توجه به کلیه مزایای فوق امروزه سعی می شود حتی المقدور از این روش برای جراحی شکم و لگن استفاده شود. گرچه این روش بسیار توصیه می شود ولی به مهارت، تکنیک و ابزار جراحی فوق پیشرفته ای نیاز دارد. انجام این کار باید فقط توسط افراد متبحر انجام شود.
عوارض بعد از عمل لاپاراسکوپی
ممکن است بیمار پس از عمل احساس ناراحتی مختصری داشتهباشد. این موارد شامل :
تهوع خفیف به علت استفاده از داروها یا روش جراحی
درد شانه و گردن به علت وجود گاز داخل شکم
درد محل عبور وسایل از جدار شکم
دردهای شکمی مثل دردهای دوران قاعدگی
ترشحاتی مثل خون قاعدگی برای یک یا دو روز
برای چند روز بیمار احساس نفخ شکم دارد
بیشتر این علائم خفیف در عرض یک یا دو روز از بین میبرد

زمانی رخ میدهد که رباطها و عضلههای کف لگن کشیده و ضعیف شود و نتواند به خوبی رحم را نگه دارد. در نتیجه رحم به پایین و داخل واژن میلغزد و از آن بیرون میزند.
شدت افتادگی رحم در تمام بانوان یکسان نیست. افتادگی گاهی اوقات خفیف است و هیچ نشانه یا علامتی ندارد. اما موارد متوسط تا شدید افتادگی با علائم زیر همراه است:
احساس سنگینی یا کشش در لگن
بیرون زدن بافت از واژن
مشکلات ادراری ماننند ترشح و بی اختیاری ادراری یا احتباس ادراری
دشواری در دفع مدفوع
کمر درد
برخی بیماران حس میکنند که روی یک توپ کوچک نشستهاند یا این که جسمی دارد از واژنشان بیرون میافتد.
نگرانیهای جنسی مانند گشاد شدن واژن و شل شدن بافت واژن
تجربه علائمی که صبحها خفیفتر است و در طول روز تشدید میشود.
افتادگی رحم و مثانه نتیجه ضعف عضلههای لگن و بافتهای نگهدارنده است که به علل زیر رخ میدهد:
بارداری
آسیبدیدگی هنگام زایمان
وضع حمل نوزادی با جثه بزرگ
زایمان و وضع حمل دشوار
کاهش حجم عضلانی و شل شدن عضلات
کاهش گردش استروژن پس از یائسگی
خطر
بعضی عوامل احتمال افتادگی رحم را افزایش میدهد:
پشت سر گذاشتن یک یا دو بارداری و زایمان طبیعی
بالا رفتن سن
بلند کردن مکرر اشیاء سنگین
سرفه مزمن
سابقه جراحی لگن
تقلای زیاد هنگام دفع
به لحاظ ژنتیکی مستعد ضعیف شدن بافتهای پیوندی بودن
عوارض احتمالی افتادگی رحم و مثانه به شرح زیر است:
زخم: در موارد شدید افتادگی (پرولاپس) رحم، بخشی از بافت پوششی واژن به دلیل پایین آمدن رحم جابجا میشود، از بدن بیرون میزند و به لباس زیر ساییده میشود. این سایش باعث زخم شدن بافت واژن میشود. زخم در موارد نادر عفونی میشود.
افتادگی دیگر اندامهای لگن: احتمال افتادگی همزمان رحم و دیگر اندامهای حفره لگنی مانند مثانه و راست روده وجود دارد. افتادگی مثانه (سیستوسل) به برجستگی بخش جلویی واژن گفته میشود که ادرار کردن را دشوار میکند و احتمال بروز عفونتهای مجاری ادراری را افزایش میدهد. ضعف بافت پیوندی روی راست روده (رکتوم) نیز به افتادگی آن (رکتوسل) منجر میشود که دشواری دفع را به دنبال دارد.
کیست_بارتولین (Bartholin Cysts)
اطراف مدخل واژن غده هایی بنام غدد بارتولین وجود دارند که مواد لیزکننده برای تسهیل نزدیکی ترشح مینمایند . گاهی ترشح موکوسی این غدد بسیار زیاد بوده و به اشتباه این گونه تعبیر میشود که زنها هم مثل مردها در حالت ارگاسم به انزال میرسند
عفونت غدد بارتولین (بارتولینیت) می تواند موجب تورم در ناحیه عفونی فرج و افزایش حجم یکی از لب های بزرگ شود . غدد بارتولین دو غده به اندازه نخود میباشند که مجرای آنها به داخل فرج باز می شود .
عفونت غدد بارتولین موجب ایجاد تورم در بافتهای اطراف شده و ممکن است موجب ایجاد آبسه گردد .
یک یا هر دو مجرا ممکن است مسدود شده و موجب تورم بدون دردی بنام کیست بارتولین گردد. در اثر عفونت بیمار باید آنتی بیوتیک مصرف نماید . آبسه تحت بی حسی موضعی باید تخلیه گردد . کیست بارتولین با جراحی با نظر پزشک برداشته میشود .
کیست_سباسه (Sebaceous Cysts)
این کیستها میتوانند در هر نقطه فرج تشکیل شوند . این توده های کوچک با اندازه متغیر بوده و خوش خیم هستند. آنها در اثر مسدود شدن غدد چربی پوست توسعه میابند .
کیست سباسه (کیست اپیدرمویید) یک کیست خوش خیم گنبدی شکل پرشده از ماده نسبتاً سفت است . این ضایعه معمولاً پوست تنه ، صورت ، گردن و سر را درگیر می سازد.
کیست سباسه در حالت کلی خصوصیات زیر را دارد :
🔹کیست دارای کناره های شیب دار بوده یا یک نمای گنبدی شکل گرهی داشته و سطح آن صاف است .
🔸کیست سفیدرنگ یا همرنگ پوست است .
🔹قطر این کیست ها از ۴-۱ سانتی متر متغیر است .
🔸اگر کیست دچار جراحت یا عفونت گردد ممکن است به رنگ قرمز روشن درآمده و دردناک شود.
🔹برای برداشت کیست ، یک برش ساده بر روی پوست روی کیست داده شده ، ساک کیست خارج شده و سپس محل برش بخیه زده می شود.
🔸اگر کل دیواره کیست برداشته شود عود آن نامحتمل است .
🔹در صورتی که کیست عفونی گردد، ممکن است آنتی بیوتیک تجویز شود .
زگیل_تناسلی (Genital Warts)
نام علمی برای این ضایعه “Condiloma accuminata” است ونوعی تومور خوش خیم ناشی از ویروس پاپیلومای انسانی (Human Papilloma virus) است ❗️این بیماری مسری است و می تواند از طریق نزدیکی انتقال یابد .
آنها به شکل ضایعات کوچک ظاهر میشوند و اگر در مراحل اولیه درمان نشود چند برابر خواهند شد .
زگیلهای مقاربتی دارای مشخصات زیر هستند:
🔹 آنها در سطوح مرطوب به ویژه آلت تناسلی، دهانه مهبل و دهانه مقعد ظاهر میشوند .
🔸آنها برآمدگی نازک، قابل انعطاف و توپر پوست هستند که به صورت ساقهای یا خوشهای رشد میکنند .
🔹هرزگیل ۲-۱ میلیمتر قطر دارد ولی خوشهها ممکن است کاملاً بزرگ باشند.
🔸زگیلها باعث آزار یا خارش نمیشوند.
نظرات متفاوتی در مورد درمان وجود دارد
🔹زگیلهای کوچک را میتوان با پمادهای ضد ویروس درمان کرد.
🔸برای زگیلهای بزرگتر ، نیتروژن مایع به کار میرود (سرمادرمانی).
🔹 برخی زگیلهای بزرگتر نیازمند درمان با لیزر ، الکتروکوآگولاسیون یا برداشت جراحی هستند.
🔸گزینه درمانی باید با مشاوه با پزشک صورت گیرد. تکرار درمان ممکن است لازم باشد .
نئوپلازی_انتراپیتلیال_فرج
Vulvar intraepithelial neoplasia
نئوپلازی انتراپیتلیال فرج یا VIN ، وضعیت پیش سرطانی است و سرطان نیست . اگر ضایعه فوق درمان نشود میتواند سرطانی گردد. عارجه با درد در فرج شروع میشود اما گاهی بیماری بدون علامت است. .
علت نئوپلازی انتراپیتلیال فرج کاملا روشن نیست ، اما یکی از مهمترین عوامل خطر ساز وجود ویروس پاپیلومای انسانی مخصوصا نوع ۱۶ و ۱۸ است . هرپس سیمپلکس نوع دو ، که باعث تب خال تناسلی میشود ، همچنین خطر ابتلا به این عارضه را افزایش میدهد.
علاوه بر این ، مصرف سیگار ومیتواند تاثیر گذار باشد.
علایم بیماری شامل
🔸 درد و خارش ،
🔸احساس سوزش
🔸یا سوزن سوزن شدن است
🔸نسبت به رنگ فرج این عارضه میتواند رنگهای خاکستری ، سفید ، صورتی ، یا قرمز بخود بگیرد .
در برخی از زنان این عارضه کاملا بدون علامت است و این مورد مشکلی جهت تشخیص ، معالجه و پیشگیری از سرطان است .
زنان مبتلا به بیماری گزینه های متعددی برای درمان دارند ، یکی از موارد موثر ، شیمی درمانی موضعی هست ، روش دیگر خارج نمودن توده با عمل جراحی و لیزر میباشد .
چرا دهانه_رحم دوخته می شود؟
طی بارداری دهانه رحم برای حفظ محصولات حاملگی و جلوگیری از سقط جنین همواره کاملا بسته باقی می ماند. در برخی زنان طول دهانه رحم طی بارداری کم شده و یا سوراخ وسط آن کمی باز می شود. با انجام سونوگرافی می توان طول دهانه رحم را اندازه گیری کرد. در مواردی که طول دهانه رحم کمتر از 30 میلی متر باشد ، زن باردار مورد بررسی های بیشتر قرار می گیرد و چنانچه طول آن به 25 میلی متر و کمتر برسد ، انجام عمل سرکلاژ صورت می گیرد. عمل سرکلاژ برای درمان نارسایی دهانه رحم به کار می رود.
سرکلاژ چیست؟
طی عمل سرکلاژ دهانه رحم یا همان سرویکس به وسیله یک نوار کاملا دوخته شده و بسته نگه داشته می شود.
پس از انجام عمل مشاهده اندکی لکه بینی تا چند روز طبیعی تلقی شده و جای نگرانی وجود ندارد.
عموما پس از انجام سرکلاژ تا مدتی بنا به تشخیص پزشک زن باردار باید در استراحت مطلق به سر ببرد. نارسایی دهانه رحم عموما در اوایل بارداری تشخیص داده می شود و عمل سرکلاژ یا دوختن دهانه رحم قبل از هفته 24 بارداری انجام می گیرد.
چه کسانی باید سرکلاژ انجام دهند؟
زنانی که سابقه سقط های پی در پی سه ماهه دوم و یا زایمان های زودرس را داشته اند با احتمال بیشتری قبل از باز شدن زودرس دهانه رحم و کوتاه شدن آن را داشته اند، بین هفته 12 تا 14 بارداری به منظور پیشگیری از سقط مجدد مورد عمل سرکلاژ قرار می گیرند.
دوخت دهانه رحم در هفته های پایانی بارداری بین هفته 36 و 37 توسط پزشک باز می شود. در صورتی که دردهای زایمان و انقباضات رحم آغاز شود و دهانه رحم هنوز توسط نوار بسته نگه داشته شود ، انقباضات رحم شدت بیشتری یافته و در صورتی که زن باردار به بیمارستان منتقل نشده و سرکلاژش باز نشود ، ممکن است پارگی رحم رخ دهد.
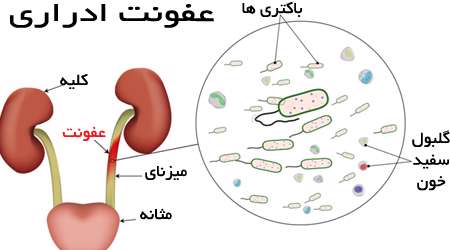
احساس ناراحتی هنگام ادرار کردن
(سوزش، قلقلک مجرای ادرار، درد در انتهای ادرار کردن و درد در ناحیه استخوان عانه یا زیر شکم )
تکرر ادرار همراه با درد
ادرار بدبو
تغییر رنگ ادرار به سمت تیره یا رنگ چای
وجود خون واضح در ادرار
در مواردی که عفونت ادرار به سمت کلیهها کشیده شود، به این علایم، تب و درد پهلو هم اضافه میشود.

ترشحات_قهوه_ای_رنگ در زنان به چه معناست؟
پس از اتمام دوران قاعدگی اکثر زنان ترشحات سفید رنگی را مشاهده می کنند، این ها ترشحات طبیعی واژن هستند ترشحات طبیعی واژن می تواند در طول سیکل یک ماهه دچار تغییراتی شود. به هر حال وجود ترشحات قهوه_ای رنگ می توان علل دیگری داشته باشد.
ترشح قهوه ای رنگ چیست؟
عموما خونی که به هر دلیلی از رحم یا واژن ترشح شده و برای مدتی در آنجا باقی مانده و یا به هر دلیلی مدتی طول کشیده تا از طریق واژن خارج شود ، به رنگ قهوه ای در می آید. بنابراین ترشحات قهوه ای عموما خون هستند.
علت بروز ترشحات قهوه ای رنگ چیست؟
دیدن ترشحات قهوه ای رنگ تا چند روز پس از پایان پریود امری ناشایع نیست. در واقع این ترشحات خونی هستند که با کمی تاخیر از واژن خارج می شوند.
علت ترشحات قهره ای رنگ در بارداری؟
شما ممکن است در حوالی زمان #تخمک_گذاری نیز ترشحات قهوه ای یا متمایل به صورتی را مشاهده کنید که ناشی از آزاد شدن تخمک از یکی از تخمدان های شماست.
در برخی زنان حساس تر ،پس از برقراری رابطه جنسی و یا انجام معاینه واژینال و انجام تست دهانه رحم ( #پاپ اسمیر) ممکن است لکه بینی یا همین ترشحات قهوه ای دیده شود.
مشاهده ی ترشحات قهوه ای رنگ و یا صورتی و نیز لکه بینی در زمانی که شما در انتظار پریود خود هستید ، می تواند نشانه ای از بارداری باشد. در صورتی که این علائم جایگزین قاعدگی شما بشوند ، باید احتمال بارداری را مد نظر داشته باشید . در این صورت به این ترشحات خونریزی هنگام لانه گزینی می گویند. تخمک بارور شده عموما در زمانی نزدیک به زمان قاعدگی بعدی شما (حدودا 10 روز پس از لقاح) وارد حفره رحم شده و در دیواره رحم لانه گزینی می کند. این امر می تواند در برخی زنان باعث ایجاد لکه بینی شود. بنابراین در صورت مشاهده این ترشحات در صورتی که چندی پیش نزدیکی بدون جلوگیری داشته اید، حتما باید تست بارداری انجام دهید.
🔹در صورتی که سن شما حدود 45 سال است ، مشاهده ی این موضوع می تواند نشانه ای از نزدیک شدن با یائسگی باشد.
اختلالاتی که نیازمند بررسی بیشتر هستند!!
در صورتی که هیچ یک از موارد فوق در مورد شما صدق نمی کند امکان وجود برخی مشکلات وجود دارد. به عنوان مثال عفونت رحم (PID) ، البته در این مورد ممکن است شما در درد و حساسیت زیر شکم نیز شکایت داشته باشید.
زخم دهانه ی رحم در اثر عفونت واژن نیز می تواند در فرد لکه بینی ایجاد کند . عموما این مشکل با علائم دیگر عفونت مانند ترشح ، سوزش یا خارش و درد به هنگام نزدیکی همراه است.
کیست تخمدان نیز علاوه بر لکه بینی ، درد زیر شکم ، درد هنگام نزدیکی و درد در زمان قاعدگی را به همراه دارد. تشخیص وجود کیست تخمدان با انجام سونوگرافی میسر می شود. در موارد ابتلا به تخمدان پلی کیستیک (PCO) ممکن است علائم دیگری مانند افزایش وزن ، رویش موهای زائد و آکنه در فرد دیده شود.
احتمال وجود سرطان دهانه رحم نیز در زنانی که از ترشحات قهوه ای و لکه بینی شکایت دارند نیز وجود دارد. در این مورد ممکن است علائم دیگری چون درد در زمان نزدیکی ، خونریزی یا لکه بینی پس از برقراری رابطه جنسی ، خونریزی بیشتر و طولانی تر در زمان قاعدگی و خونریزی بین دو قاعدگی نیز وجود داشته باشند. تشخیص زود هنگام و پیشگیرانه از ابتلا به سرطان دهانه رحم به راحتی و با انجام معاینات دوره ای تست دهانه رحم (پاپ اسمیر) امکان پذیر است.
چه کار باید کرد؟
با توجه به گفته های فوق ، اگر ترشحات قهوه ای رنگ را در حوالی قاعدگی یا زمان تخمک گذاری خود مشاهده می کنید به احتمال زیاد امری طبیعی است و می توانید برای راحتی خود در این مواقع که خونریزی زیادی وجود ندارد و تنها لکه بینی اندکی ایجاد شده است ، از پد های بهداشتی روزانه که بسیار کوچک و نازک هستند استفاده کنید. اما در صورتی که لکه بینی شما مدت طولانی تری مانند چند هفته به طول انجامید ، همیشه پس از نزدیکی اتفاق افتاد ، همراه با درد ، ترشح واژن ، سوزش یا خارش بود باید جهت بررسی بیشتر به ماما یا پزشک مراجعه کنید.









